Корь: симптомы и лечение
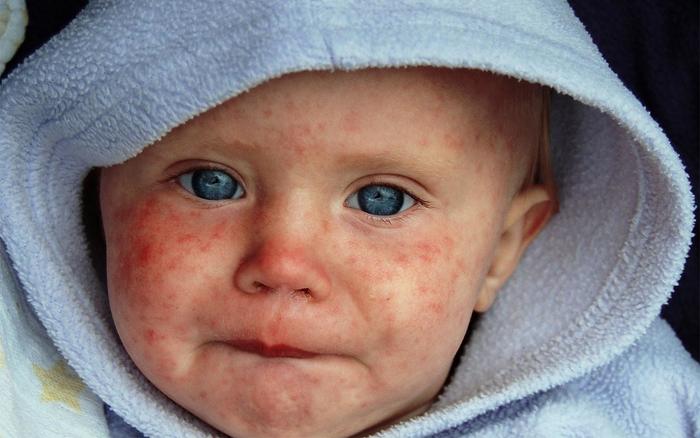
Корь – это острое инфекционное заболевание, которое передается воздушно-капельным путем и характеризуется высокой контагиозностью. При контакте с источником инфекции непривитый человек заражается со 100% вероятностью. Единственный эффективный метод профилактики этой болезни – вакцинация.
Определение заболевания. Провоцирующие факторы
Корь – тяжелое заболевание, возбудителем которого является РНК-содержащий вирус из семейства парамиксовирусов. До широкого распространения вакцинации оно вызывало около 2 600 000 смертей в крупные эпидемии, возникавшие каждые 2-3 года.
Вирус кори неустойчив во внешней среде, но при комнатной температуре сохраняется в течение 1-2 дней. Его резервуаром и источником является больной человек. Он выделяет вирус кори в окружающую среду начиная с последних 1-2 суток инкубационного периода, а также в период до появления сыпи и в первые 4 дня высыпаний.
Специалисты определяют это заболевание как специфический воспалительный очаговый процесс, который включает аллергическую реакцию, повреждение эпителиального слоя и повышение проницаемости кровеносных сосудов.
Болезнь имеет сезонный характер: наибольшее число случаев регистрируют в период с октября по апрель. Это обусловлено высоким скоплением людей в помещениях (преимущественно школы, детские сады). Вероятность заражения при контакте с носителем вируса – 98%. Восприимчивость к инфекции не зависит от возраста: ранее считалось, что такому заболеванию подвержены исключительно дети, но его выявляют и у взрослых, которые не были вакцинированы. От инфекции защищены только те, кто был привит, а также ранее перенес эту инфекцию.
Инкубационный период, при котором признаков кори не наблюдается, длится 8-14 дней, реже – 17.
Клиническая картина
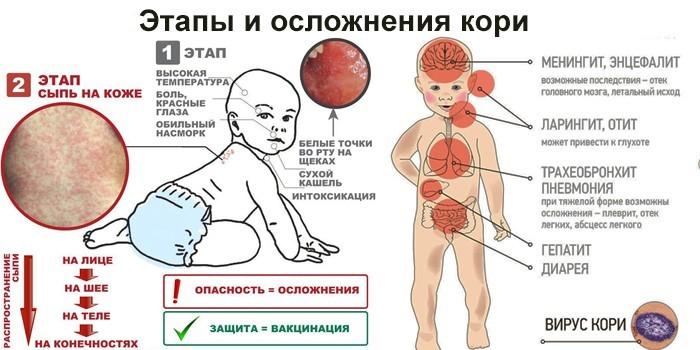
Начало заболевания острое, включает такие симптомы:
- высокая температура (38-40 градусов);
- насморк;
- сухой кашель;
- осиплость голоса;
- чихание;
- светобоязнь;
- слезотечение;
- отечность век;
- покраснение конъюнктивы;
- появление красных пятен на твердом и мягком небе;
- образование мелких белых пятен на слизистой оболочке щек (так называемые «пятна Филатова-Коплика»).
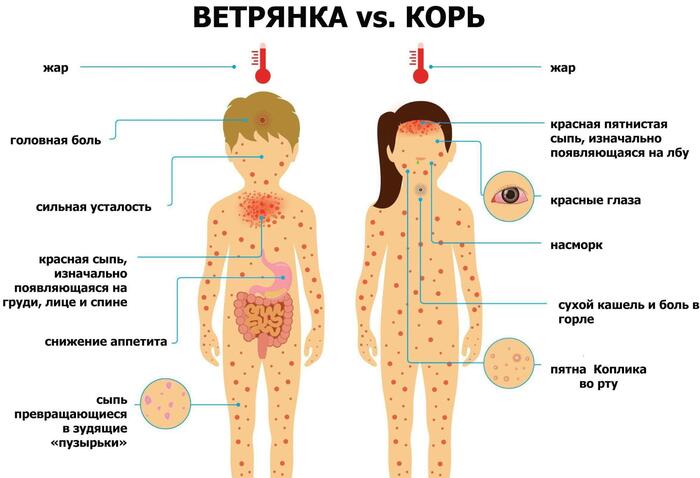
На 4-5 день с момента проявления симптомов кори на лице, шее и за ушами появляется сыпь, которая в дальнейшем распространяется на туловище и разгибательные поверхности верхних и нижних конечностей, включая пальцы.
Сыпь представляет собой папулы небольшого размера, окруженные пятном и склонные к слиянию. Она держится 5-6 дней.
У взрослых сыпь более обильная, чем у детей, часто является сливной (склонной к слиянию).
Позже наступает период пигментации: элементы сыпи становятся более бледными и постепенно превращаются в светло-коричневые пятна. Самочувствие больного улучшается. Пигментация полностью исчезает за 5-7 дней.
Сыпь не оставляет темных пятен или шрамов на коже.
Степени кори
В зависимости от тяжести протекания кори, различают такие ее степени:
- легкая;
- средняя;
- тяжелая.
Для легкой степени характерны отсутствие интоксикации или ее слабая выраженность, повышение температуры максимум до 38,5 градусов, не слишком выраженное поражение респираторного тракта, необильная сыпь и отсутствие осложнений. Проявления интоксикации присутствуют 1-5 дней.
Средняя степень кори выражается в повышении температуры более 38,5 градусов, ярко выраженном катаральном синдроме, поражении глаз (светобоязнь, отек век). Сыпь в этом случае обильная и яркая. Возможны осложнения. Интоксикация выражена умеренно, ее симптоматика сохраняется 6-7 дней.
При тяжелой степени интоксикация выражена, ее проявления присутствуют более 8 дней. Температура тела повышена (более 39, 5 градусов), катаральный синдром ярко выражен. Наблюдаются отек век, склерит, гнойный конъюнктивит. Сыпь яркая, крупная, склонна к слиянию. Осложнения имеются.
Патогенез
Возбудитель кори проникает в организм через слизистую оболочку верхних дыхательных путей, а затем воспроизводится в клетках их покровного эпителия. Далее вирус кори разносится по всему организму вместе с током крови. Он накапливается в тканевых клетках, которые способны поглощать чужеродные частицы.
Такой вирус передается воздушно-капельным путем. Присутствуя в составе носоглоточной слизи, он выделяется из организма зараженного человека при кашле, чихании, даже при разговоре или дыхании. С потоком воздуха возбудитель разносится на значительные расстояния.
Вирус поражает преимущественно верхние отделы дыхательных путей, иногда – бронхи и легкие. Также он распространяется на конъюнктиву и в незначительной степени – на желудочно-кишечный тракт.
В редких случаях возбудитель проникает в головной мозг и провоцирует развитие коревого энцефалита, который в 10% случаев завершается летальным исходом.
Классификация и стадии развития
В зависимости от типа, корь бывает:
- типичной;
- атипичной (митигированная, абортивная, стертая, бессимптомная).
Типичная форма последовательно проходит все стадии (инкубационный период, катаральный, высыпание, пигментация).
Митигированная, или стертая, корь развивается, если больному в инкубационный период вводили иммуноглобулин, плазму или кровь. Скрытый период продолжается в течение 21 дня, периоды катаральных проявлений и высыпаний сокращаются. Такая форма заболевания развивается у лиц, которые получили активную или пассивную иммунизацию против кори либо переболели ею ранее.
Абортивная форма развивается типично, остро, но через 1-2 дня с начала заболевания симптоматика исчезает. Повышение температуры отмечают только в первый день высыпаний.
Стертая форма инфекционного заболевания сопровождается слабыми и быстро проходящими признаками интоксикации и катаральных проявлений.
Геморрагическое течение кори сопровождается множественными кровоизлияниями. Дополнительным симптомом выступает появление крови в стуле и моче. При несвоевременно начатом лечении больной погибает от массивных кровотечений.
При бессимптомном течении специфические проявления отсутствуют.
Основные этапы развития активного инфекционного процесса – катаральный период, периоды высыпания и пигментации.
Осложнения
Заболевание особенно тяжело протекает у детей с ослабленным иммунитетом, а также у взрослых людей.
Наиболее частыми осложнениями являются:
- пневмония;
- коревой энцефалит, вызывающий отек головного мозга;
- ларингиты и ларинготрахеиты, приводящие к развитию ложного крупа у детей;
- отиты.
Полиневрит, менингит и менингоэнцефалит чаще наблюдаются у взрослых.
После выздоровления у человека формируется иммунитет с пожизненным сохранением противокоревых антител в крови. Но существует мнение, что вирус может в течение длительного времени сохраняться в организме человека и провоцировать развитие медленных инфекций (например, рассеянный склероз) и некоторых системных заболеваний (ревматоидный артрит, системная красная волчанка).
Заболевание опасно для беременных. Если женщина в этот период заражается вирусом кори, то риск выкидыша и развития патологий плода составляет 20%.
Диагностика
На ранней стадии инфекционного процесса проводят анализ на корь, позволяющий выявить иммуноглобулины М. Это антитела, которые указывают на то, что организм борется с вирусом.
Также при этом заболевании выявляют такие изменения в крови, как снижение уровня лейкоцитов и лимфоцитов, эозинофилов, а также умеренное повышение скорости оседания эритроцитов.
Лечение
Лечение кори имеет симптоматический характер и направлено на улучшение самочувствия больного и предотвращение развития осложнений. Оно проводится в домашних условиях. Госпитализация необходима при тяжелом течении инфекционного процесса. Заболевшего обязательно изолируют от коллектива.
Специфического лечения, которые было бы направлено непосредственно против вируса кори, не существует.
В состав терапии могут быть включены такие препараты:

Гроприносин (Изопринозин) таб. 500мг №50. Это иммуностимулирующий препарат с противовирусной активностью. Действующие компоненты подавляют синтез вируса и нормализуют дефицит клеточного иммунитета.

Амизон табл. 0.25г №20. Противовирусное средство прямого действия повышает сопротивляемость организма вирусам, оказывает противовоспалительное и жаропонижающее действие. Амизон усиливает эффект от приема иммуномодулирующих и антибактериальных препаратов.
При признаках кори нельзя принимать антибиотики: они не оказывают действия на вирусы. Их назначение целесообразно только в том случае, если есть риск развития осложнений. Такие препараты назначаются врачом, как и продолжительность их приема.
Прогноз и профилактика
В большинстве случаев прогноз заболевания благоприятный. В редких случаях, из-за индивидуальных особенностей организма, корь протекает тяжело и вызывает пожизненную инвалидность в результате поражения мозга, а также слуховых или зрительных центров, приводящее к глухоте и слепоте.
В инкубационном периоде, когда вирус в организме человека развился недостаточно, его действие можно нейтрализовать введением противокоревого иммуноглобулина. Это даст эффект в случае, если средство будет введено не позднее, чем через 5 дней после контакта с носителем инфекции.
Наиболее эффективная мера профилактики кори – вакцинация. Прививки рекомендуются всем детям и взрослым, не привитым от кори. Планово первые прививки детям делают в возрасте 12 месяцев, затем – в 6 лет. Вакцина обеспечивает длительный иммунитет.
Литература
- Быстрякова Л. В. Корь. Инфекционные болезни у детей / Под ред. В. Н. Тимченко. – СПб.: Спецлит, 2012. – С. 81-91.
- Котлова В. Б., Кокорева С. П., Платонова А. В. Корь вчера и сегодня // Электронный научно-образовательный вестник здоровье и образование в XXI веке. – 2014 – Т. 16.
- Мазанкова Л. Н., Горбунов С. Г., Нестерина Л. Ф., Тебеньков А. В. Клинические особенности течения кори на современном этапе // Педиатрия. – 2013. – № 92. – С. 18-22.


 Беларусь
Беларусь
 Казахстан
Казахстан



Вопросы и комментарии
0