Тахикардия – симптомы и лечение

Тахикардией называют разновидность аритмии. Это состояние, при котором наблюдается учащенное сердцебиение – более 90 ударов в минуту. Оно сопровождается ощущением тревоги и беспокойства, головокружением, иногда – обмороком.
Тахикардия бывает физиологической и патологической. В первом случае речь идет не о заболевании: учащение ритма сердца связано с физическими нагрузками, особенностями состояния организма, гормональными изменениями в организме, употреблением стимуляторов (кофеин, амфетамин). Патологическая тахикардия связана с заболеваниями сердечно-сосудистой системы или других органов. Она не является самостоятельной болезнью: это симптом, указывающий на наличие отклонений в работе внутренних органов и систем.
При прогрессировании такого состояния повышается риск формирования тромбов в сосудах, нарушения мозгового кровообращения, развития сердечной недостаточности.
Причины развития

Если тахикардия сердца не связана с различными патологиями внутренних органов и систем, то ее возникновение может быть обусловлено следующими факторами:
- частые стрессы;
- повышенные физические нагрузки;
- эмоциональное возбуждение;
- резкая смена положения тела;
- повышение температуры окружающего воздуха;
- употребление алкоголя, напитков с содержанием кофеина, прием некоторых лекарственных препаратов (мочегонные, тиреотропные, кортикостероиды, холиноблокаторы) и наркотических веществ.
Когда действие провоцирующего фактора прекращается, частота сердечных сокращений приходит в норму.
У детей до 7 лет учащенное сердцебиение является нормальным физиологическим состоянием.
Причинами патологической тахикардии являются:
- острая или хроническая сердечная недостаточность;
- инфаркт миокарда;
- артериальная гипертензия;
- перикардит или эндокардит (воспаление наружной или внутренней оболочки сердечной мышцы соответственно);
- пороки сердца;
- миокардит (воспаление сердечной мышцы);
- стенокардия;
- электролитные нарушения (дисбаланс кальция, калия, магния, натрия);
- анемия;
- активизация функций щитовидной железы;
- нарушения функций надпочечников;
- развитие гормональной опухоли – феохромоцитомы;
- механические раздражения сердечной мышцы (проведенные на этом органе операции, ангиография, катетеризация);
- острая потеря большого объема крови.
Увеличение частоты сердечного ритма также может быть связано с нарушениями в работе вегетативной нервной системы. Еще одна вероятная причина тахикардии – наличие инфекционно-воспалительного процесса в организме (ангина, пневмония).
Механизм развития
В основе возникновения тахикардии лежит нарушение образования либо проведения импульса. В большинстве случаев эти механизмы сочетаются.
Нарушение образования импульса связано с нарушением автоматизма и повышением возбудимости мышечных клеток сердца. Автоматизмом называют способность этих клеток спонтанно формировать потенциал действия. Все клетки проводящей системы сердечной мышцы обладают такой способностью, в то время как клетки сократительного миокарда такой функциональности не имеют.
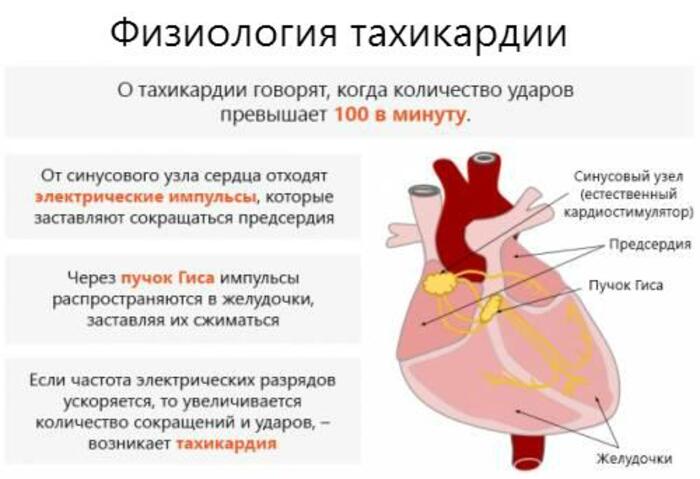
В норме автоматизм проявляет только синоатриальный узел – генератор импульсов, который управляет работой сердечной мышцы. Частота генерации импульсов клетками этой структуры составляет 60-90 ударов в минуту. Зародившийся в синусовом узле импульс распространяется на другие камеры сердца.
При изменении нормального автоматизма возникают синусовые тахикардии.
Что касается нарушений проведения импульса, то различают 3 их типа:
- замедление (блокада);
- повторный вход импульса;
- сверхнормальное поведение.
Тахикардию классифицируют исходя из участка, на котором произошло зарождение электрического импульса. Это может быть предсердие, желудочки, предсердно-желудочковый узел.
Симптомы
К симптомам тахикардии относят:
- учащение сердцебиения;
- ощущение нехватки воздуха;
- одышка;
- чувство «перебоев» в работе сердечной мышцы;
- боль в груди;
- головокружение;
- потемнение в глазах;
- предобморочное состояние и обморок.
Характер и выраженность симптомов при тахикардии зависят от того, что стало причиной ее проявления.
Классификация. Стадии развития
Различают такие формы нарушения сердечного ритма:
- Синусовая. В этом случае сердце начинает биться сильнее обычного (90 и более ударов в минуту), но пульс остается ритмичным, с одинаковым промежутком между колебаниями. Обычно синусовая тахикардия связана с физиологическими причинами, но также может указывать на заболевания сердца, анемию, интоксикацию организма.
- Предсердная. Эта форма отличается сильным сердцебиением. Проявляется эпизодически, возникает резко. Может быть нестойкой и повторяющейся либо устойчивой и непрерывной. ЧСС в этом случае достигает 150-200 ударов в минуту.
- Атриовентрикулярная. Это наиболее частая форма наджелудочковой тахиаритмии, не связанная со структурными заболеваниями сердечной мышцы. Протекает в виде приступов частого и ритмичного сердцебиения, частота достигает 140-250 ударов в минуту. Продолжительность приступа – от нескольких секунд до нескольких часов.
- Желудочковая. Тахикардия такого типа всегда имеет органическое происхождение: это значит, что она обусловлена наличием заболеваний внутренних органов. Основной симптом: ЧСС достигает 100-220 ударов в минуту, при этом число сокращения в желудочках сердца возрастает. Это обусловлено затрудненной передачей электроимпульса в другие отделы сердца. При таких условиях есть риск полного нарушения функций сердца и остановки кровообращения. Желудочковые тахикардии провоцируют инфаркт миокарда.
Так как нарушение сердечного ритма является не отдельным заболеванием, а только симптомом нарушений, специфического разделения по стадиям развития нет.
Осложнения
Стойкое и стабильное нарушение частоты сердечного ритма – опасное явление, которое при отсутствии коррекции может стать причиной опасных последствий. Наличие характерных симптомов требует обращения к врачу: в данном случае важно не только устранение проявлений, но и лечение заболевания, которое спровоцировало стойкую тахикардию.
К возможным неблагоприятным последствиям нарушения частоты сердечного ритма относят:
- тромбообразование;
- инфаркт;
- инсульт;
- сердечную недостаточность;
- нарушение кровообращения в сосудах головного мозга;
- внезапную остановку сердца.
Тяжесть осложнений напрямую зависит от характера и распространенности основного заболевания, спровоцировавшего тахикардию.
Диагностика
Перед тем как начать лечение тахикардии, необходимо определить ее причины. Обследование пациентов включает такие мероприятия:
- электрокардиография;
- эхокардиография;
- холтеровский суточный мониторинг (отслеживание сердечного ритма в течение суток);
- МРТ сердца;
- электрофизиологическое исследование миграции импульсов по сердечной мышце.
Также может потребоваться обследование других органов (например, щитовидной железы) и анализ крови (общий и на гормоны).
Лечение
Характер лечения тахикардии зависит от того, в какой форме она проявляется и чем вызвана. Если нарушение не связано с патологиями сердечной мышцы и других внутренних органов, бывает достаточно устранить действующий фактор (повышенные нагрузки, вредные привычки). В некоторых случаях требуется прохождение курса приема препаратов, а в наиболее тяжелых ситуациях назначают проведение операции.
В состав консервативного лечения тахикардии часто включают такие лекарственные средства:

Обзидан таб. 40мг №100 (100 таблеток). Препарат оказывает антиаритмическое, антиангинальное и гипотензивное свойства. Активные компоненты снижают действие симпатической пульсации на сердечную мышцу, а также силу сердечных сокращений, уменьшают потребность миокарда в кислороде. Дозировка и длительность приема назначаются врачом.
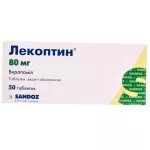
Лекоптин таб. 80мг №50. Лекарственное средство обладает выраженным антиаритмическим действием. Оно особенно эффективно при наджелудочковой аритмии. После приема восстанавливается синусовый ритм, частота сокращений желудочков нормализуется. Нельзя использовать эти таблетки при острой фазе инфаркта миокарда с осложнениями, синдроме слабости синусового узла, декомпенсированной сердечной недостаточности.

Кордарон табл. 200мг №30. Препарат обладает выраженным антиаритмическим действием. Кроме того, он обладает антиангинальным, коронарорасширяющим и альфа-, бетаадреноблокирующим эффектами. Используется для профилактики желудочковой (включая симптоматическую) и суправентрикулярной тахикардии.
Прогноз и профилактика

При физиологической тахикардии, даже если она имеет ярко выраженную симптоматику, прогноз обычно удовлетворительный. Если нарушение сердечного ритма связано с патологиями внутренних органов и систем, то своевременное лечение и соблюдение рекомендаций врача повышает вероятность благоприятного исхода.
Профилактика нарушений ЧСС:
- отказ от вредных привычек (курение, алкоголь);
- правильная организация режима труда и отдыха;
- умеренные и регулярные физические нагрузки;
- ограничение потребления жирной пищи и сладостей;
- прием витаминных комплексов.
Нельзя пытаться самостоятельно бороться с тахикардией: возможно, она указывает на наличие серьезных заболеваний, которые требуют обращения к доктору и комплексной диагностики.
Список литературы
- Глебов, А. Н. Патофизиология нарушений ритма сердца : учеб.-метод. пособие / А. Н. Глебов, Ф. И. Висмонт. – Минск : БГМУ, 2014. – С. 6-13.
- Михайлова Г. А., Голицын С. П. Желудочковые нарушения ритма сердца: вопросы диагностики и лечения.//Кардиология, 1988. – Т. 28. – N.2. – С. 111-118.
- Ю. А. Лутай., О. Н. Крючкова., Е.А. Ицкова., Э. Ю. Турна. Новые рекомендации по ведению пациентов с наджелудочковой тахикардией (ESC 2019).//Крымский терапевтический журнал, 2019. – №3. – С. 31-35.


 Беларусь
Беларусь
 Казахстан
Казахстан



Вопросы и комментарии
2